¿Qué es la retinopatía diabética?
La retinopatía diabética es una complicación de la diabetes, causada por el deterioro de los vasos sanguíneos que irrigan a los ojos. La retina es una capa de nervios en el fondo del ojo cuya función es percibir la luz y ayudar a enviar las imágenes al cerebro.
El daño de los vasos sanguíneos de la retina puede tener como resultado que éstos sufran una fuga de fluido o sangre y que se formen conductos frágiles e irregulares y tejidos fibrosos. Esto puede tornar borrosas o distorsionar las imágenes que la retina envía al cerebro.
La diabetes lesiona los vasos sanguíneos de la retina y puede ocasionar que estos sufran fugas o que crezcan de una manera anómala.
Los riesgos de desarrollar retinopatía diabética aumentan entre más tiempo padecen de diabetes los pacientes.
Alrededor del 80% de las personas que han padecido de diabetes durante por lo menos 15 años, presentan algún tipo de daño en los vasos sanguíneos de la retina.
Tipos de retinopatía
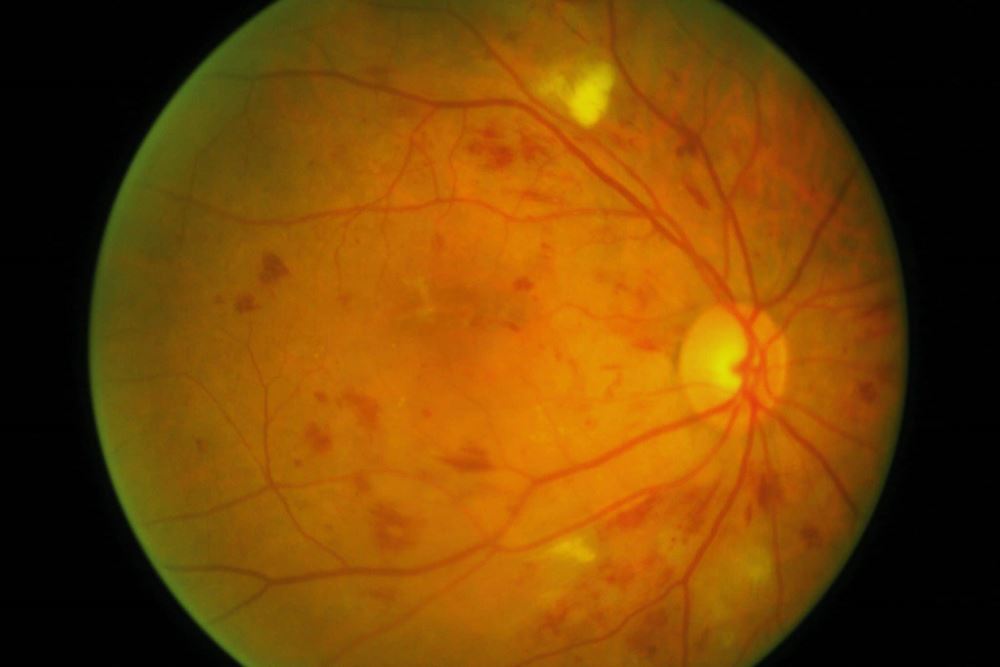
La retinopatía de fondo es una fase inicial de la retinopatía diabética. En esta etapa, los pequeños vasos sanguíneos dentro de la retina sufren daños y presentan fugas de sangre o de fluido. Estas fugas ocasionan que la retina se inflame o promueven la formación de depósitos conocidos como exudados.
En ocasiones, el líquido exudativo se deposita en la mácula lútea, la cual es la parte de la retina que posibilita que seamos capaces de ver detalles minúsculos, tales como letras y números. A este problema se le denomina edema macular. La lectura o el desempeño de labores detalladas pueden tornarse más difíciles debido a este padecimiento.
La retinopatía proliferativa describe los cambios que se presentan cuando los nuevos vasos sanguíneos anormales empiezan a crecer en la superficie de la retina.
Esta formación anormal es conocida como neovascularización. Estos nuevos vasos sanguíneos presentan paredes más débiles y son susceptibles a desgarrarse y sangrar. El humor vítreo es la substancia transparente y gelatinosa que llena el centro del globo ocular. La sangre proveniente de los vasos sanguíneos desgarrados puede opacar humor vítreo y bloquear parcialmente 1a luz que pasa a través de la pupila hacia la retina, produciendo imágenes borrosas y distorsionadas.
Además, estos vasos sanguíneos anormales posibilitan el desarrollo de tejidos fibrosos que pueden estirar y retraer la retina, desprendiéndola del fondo del ojo. A este padecimiento se le conoce como desprendimiento de la retina. Si no es tratado adecuadamente, el desprendimiento de la retina puede causar una severa pérdida de la vista.
Los vasos sanguíneos anormales también pueden desarrollarse alrededor de la Pupila (en el iris), ocasionando glaucoma al provocar un aumento en la presión interior del ojo.
La retinopatía diabética proliferativa constituye la más grave enfermedad de la retina relacionada con la diabetes. Este mal afecta a hasta un 20% de los diabéticos y puede ocasionar una pérdida severa de la vista, incluso la ceguera.
¿Cuáles son los síntomas de la retinopatía diabética?
La retinopatía de fondo generalmente no presenta síntoma alguno, aunque la vista puede tornarse gradualmente más borrosa si se sufre de edema macular.
Si se presentan hemorragias, la vista se puede tornar borrosa, con manchas e, inclusive, puede perderse totalmente. Aunque no es acompañada de dolor, la retinopatía proliferativa constituye una condición severa de dicha enfermedad y requiere de atención médica inmediata. El embarazo y la presión arterial elevada pueden agravar la retinopatía diabética.
¿Cómo se diagnostica la retinopatía diabética?
La mejor protección contra la retinopatía diabética es someterse a exámenes periódicos de la vista efectuados por un oftalmólogo (médico especialista en los ojos). La retinopatía grave puede estar presente aun si no se sufre de síntoma alguno.
Para detectar la presencia de retinopatía diabética, el oftalmólogo examina el interior del ojo usando un instrumento llamado oftalmoscopio. Es posible que sea necesario que las pupilas sean dilatadas (agrandadas) por medio de unas gotas para los ojos.
Si su oftalmólogo comprueba la presencia de retinopatía diabética, puede decidir tomar fotografías a colores de la retina o puede recurrir a una prueba especial llamada angiografía con fluoresceína para determinar si usted requiere de tratamiento. La angiografia con fluoresceína es un examen que consiste en inyectar un colorante fluorescente en el brazo del paciente y, después, tomar una serie de fotografías especiales de los ojos.
¿Cómo se puede tratar la retinopatía diabética?
En muchos casos el tratamiento no es necesario, pero se requerirá de someterse a exámenes periódicos de la vista. En otros casos, se recomendará un tratamiento para detener el avance de las lesiones ocasionadas por la retinopatía diabética y, de ser posible, para mejorar la calidad de la vista.
En la fotocoagulación, se enfoca un rayo láser en la retina para sellar los vasos sanguíneos que presenten fugas y para reducir la formación de vasós sanguíneos anormales.
Cirugía láser: Un potente haz de energía luminosa por rayos láser es enfocado en la retina lesionada. Pequeñas aplicaciones del rayo láser sellan los vasos sanguíneos de la retina y así se reduce el edema macular. A este procedimiento se le conoce con el nombre de fotocoagulación.
Para tratar la formación de vasos sanguíneos anormales (neovascularización), las aplicaciones del rayo láser son esparcidas a lo largo de las áreas laterales de la retina. Las pequeñas cicatrices resultantes de la aplicación del láser reducen la formación de vasos sanguíneos anormales y ayudan a sujetar la retina sobre el fondo del ojo, evitando, de esta manera, el desprendimiento de la retina.
Si la retinopatía diabética es descubierta en sus primeras etapas, la cirugía láser puede desacelerar el ritmo de pérdida de la vista.
Crioterapia: Si el humor vítreo está enturbiado debido a la presencia de sangre, entonces la cirugía láser no podrá ser utilizada hasta que la sangre se asiente o sea eliminada. En algunos casos de hemorragia dentro del humor vítreo, la crioterapia, o congelación, de la retina puede ayudar a reducir los vasos sanguíneos anormales.
Vitrectomía: En casos donde se presente una retinopatía diabética proliferativa avanzada, el oftalmólogo podrá recomendar la vitrectomía. Esta intervención microquirúrgica es realizada en la sala de operaciones de un hospital. A través de la vitrectomía, el cirujano extrae el humor vítreo lleno de sangre y lo reemplaza con una solución transparente.
Alrededor del 70% de los pacientes sometidos a la vitrectomía notan una mejoría en la vista. Antes de acudir a la vitrectomía, en ocasiones el oftalmólogo podrá decidir esperar varios meses, o hasta un año, para ver si el ojo se aclara naturalmente.
Reparación retinal: Si el tejido fibroso ocasiona que la retina se desprenda del fondo del ojo, podrá presentarse una pérdida grave de la vista o, inclusive, ceguera, a menos que se recurra inmediatamente a la cirugía para volver a sujetar la retina.
¿Qué papel juega usted en su tratamiento?
El éxito en el tratamiento de la retinopatía no tan sólo depende del tratamiento oportuno por parte de su oftalmólogo. La actitud que usted tenga y el cuidado que ejerza en tomar los medicamentos y seguir la dieta apropiada resultan ser esenciales. Debe mantener niveles bajos de azúcar en la sangre, evitar fumar y vigilar su presión arterial.
La pérdida de la vista puede ser evitada en gran medida
-
La retinopatía diabética puede estar presente sin padecerse síntoma alguno.
-
La detección oportuna de la retinopatía diabética es la mejor protección contra la pérdida de la vista.
-
Las personas que padecen de diabetes deben someterse a exámenes oftalmológicos al menos una vez al año. Es posible que sea necesario realizar exámenes médicos de los ojos con mayor frecuencia una vez que se haya diagnosticado la presencia de retinopatía diabética.
-
Con la vigilancia médica adecuada, el oftalmólogo puede empezar el tratamiento antes de que la vista se haya visto afectada. La cirugía, tanto láser como operativo, constituyen procedimientos altamente efectivos en el tratamiento de la retinopatía diabética.
Si tiene alguna pregunta o desea obtener mayor información, consulte a su oftalmólogo.
Comments are closed